
「台灣醫療急救中」、「台灣的病人誰來醫」、「內外婦兒急五大皆空」………,醫生喊救命成了最近各界關注的發燒議題。
多數民眾有如霧裡看花,不明白人人身受其利的健保,曾幾何時已經由功變過?健保制度到底生了什麼病?需要如何對症下藥?
1995年3月開辦的全民健保,歷經兩度保險費率調整、數次支付制度的變革,去年修訂通過擴大費基、建立財務收支連動的「二代健保」,預計在明(2013)年一月上路。
儘管一路邊走邊修,民眾始終認為「健保是我們的寶」,滿意度一直居高不下;世界各國對於台灣全民健保的實施成果,也是一片讚揚與掌聲。
只是,樂了民眾似乎苦了醫生。在大家享受健保的果實時,辛苦耕耘的醫護人員卻開始避「重」就「輕」,醫療體系出現危險的警訊。
世界上沒有完美的制度,只有不斷溝通、修改,使之更符合社會與民眾的需求。在為台灣健保開處方前,得先診斷它的病灶。

健保制度保障台灣民眾就醫權益,讓人們免除因病而貧、因貧不能就醫的恐懼。
和信治癌中心醫院副院長謝炎堯在衛生署7月下旬舉辦的「守護台灣醫療高峰會」上致詞時表示:「美國這麼有錢的國家都不敢做全民健保,台灣卻做了!」
大膽開辦的台灣健保締造了納保率高、公平性高、肯定度高及費用低的「三高一低」紀錄。
二代健保將原未納保的受刑人納入後,全民健保的納保率將高達99.51%,除少數長期旅居海外的國民,幾乎已是名副其實的「全民」健保。
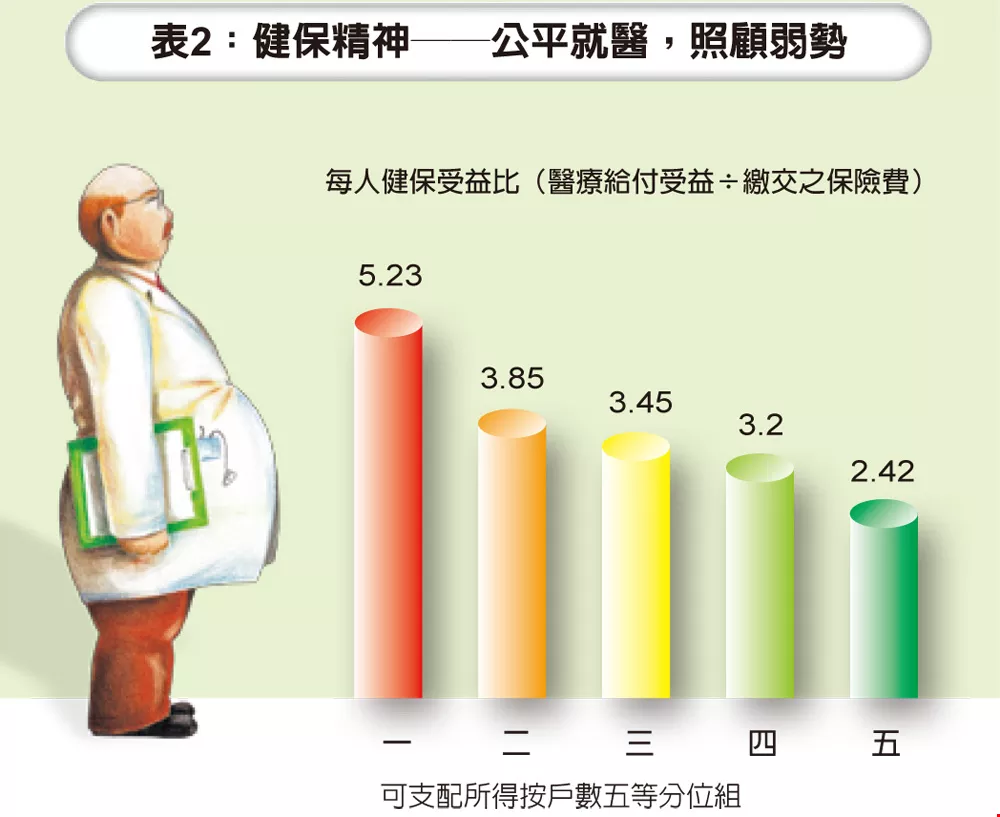
在公平性方面,WHO(世界衛生組織)財務負擔公平性指標顯示(2003年),台灣位居世界第二,而低所得家庭受益比(醫療給付受益÷繳交之保險費)最大為5.2倍;意即,低所得家庭保費低,享受的醫療照顧多,受益最大。(表2)
而民眾對於健保高度肯定,更居政府施政滿意度之首。據健保局的統計,近5年來,台灣民眾的滿意度多維持在77.5~85.2%之間。(表1)
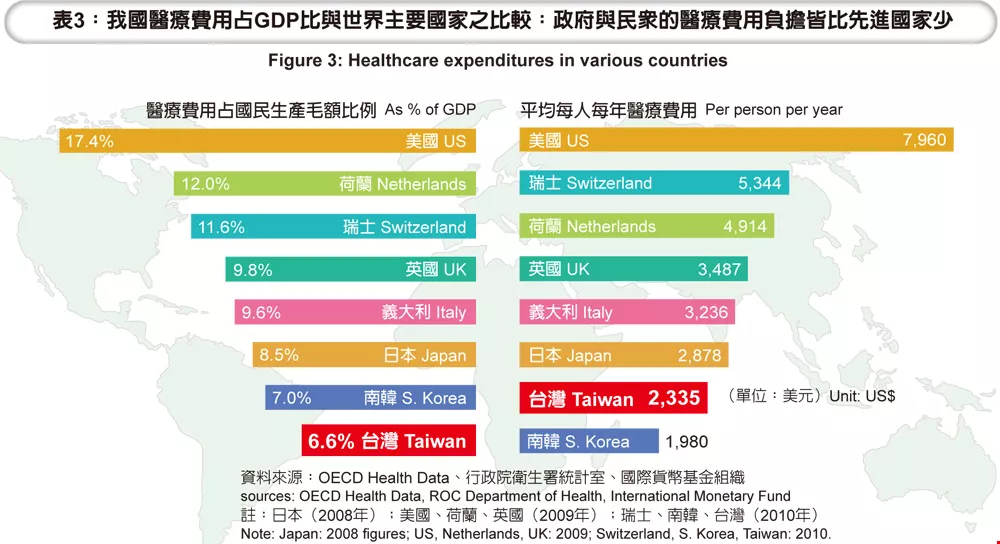
更令他國嘖嘖稱奇的是,台灣的醫療費用支出低於多數歐美國家,整體醫療支出約為5,000億元,占國內生產毛額6.6%。(表3)
台灣的醫療費用也相對低廉,部分手術費用只有美國的十分之一,也比南韓、新加坡低。以冠狀動脈繞道手術為例,我們的手術費用約為1萬5,918元,美國要價高達7~13萬元,鄰國南韓也要三萬多元,新加坡的1萬9,246元也高於台灣。
如此「俗擱大碗」的制度,無怪乎每年吸引約50個國家的代表前來參訪取經;國際媒體也不吝給予讚揚,2000年,英國《經濟學人》雜誌稱讚台灣健康指標、醫療支出、醫療品質等方面的成就,全球排名第二,僅次於瑞典;2005年,美國的諾貝爾獎得主保羅‧克魯曼公開表示,台灣的健保經驗值得美國借鏡。

台灣健保美名在外,但在醫療現場救治病患的醫護人員卻是疲於奔命。
今年6月,台大醫院一般外科總醫師、32歲的洪浩雲,放棄醫學中心的頭銜及自己熱愛的外科工作,投奔醫美診所,為醫界投下一顆震撼彈;原來,愈是大醫院、愈是急重症科別,愈是「水深火熱」,醫師不得不往外跑。
衛生署長邱文達分析原因指出,健保實施十多年來,醫療生態已然改變。醫院逐漸大型化、企業化,偏遠離島地區網羅人才困難;醫院重門診、輕住院;醫師人力不患寡而患不均,大家一窩蜂選擇輕鬆、給付高、風險低的專科,導致內、外、婦、兒與急診科醫師嚴重短缺等問題,都亟待解決。
春江水暖鴨先知,偏遠地區婦產科告急的情況已經浮現。
5月中,花蓮玉里榮民醫院婦產科醫師鄭吟豪登上媒體版面,原因是玉里加上附近鄉鎮,方圓百里內只有他一位婦產科醫師,在連續二十多天不能休息的崩潰邊緣,終於大聲呼救。
「小醫院沒有助理、沒有住院醫師,大小事都要自己來,5月底我手術開太多,四、五個病人同時住院,每天得留守,壓力大到睡不著覺,」鄭吟豪說,最後醫院只好將婦產科業務暫停,讓他喘息2個星期。
靠鄭吟豪苦撐的花蓮玉里不是特例,因為全台還有150個鄉鎮沒有婦產科醫生。
就連新竹國泰醫院也因人手不足,採「生育容額登錄控管」,要產婦生小孩前先登記。
婦產科也是醫師老化最嚴重的科別,根據衛生署的統計,台灣專科醫師平均執業年齡為48歲,其中最老的是婦產科──53歲。
急重症缺人的情況則幾乎沒有城鄉之別。
亞東醫院院長朱樹勳指出,重症醫療人員不足,導致醫院白天是醫學中心,晚上卻只有地區、區域醫院的水準。據悉,台大兩位五十幾歲的教授級醫師都得下來值班。
台灣急診醫學會理事長蔡維謀指出,10年前台灣急診人次為320萬,今已爆增一倍為650萬,需要2,000名醫師才夠,但現在只有800人,缺額達1,200人。
醫師人力吃緊,一方面是因為人口老化、工作量暴增;另一方面則是科別分布不均。
根據衛生署統計,台灣專科醫師人數從2000年的2萬8,535人,到2011年增為4萬4,832人,成長了1.57倍。但其中外科只成長37%、婦產科只成長21%最少。

巡房、看診、開刀……,忙碌、辛苦的醫療工作,需要濟世的熱情與對等的尊重來維持。
其次,則是價值觀改變,這一代年輕人已不太願意像上一輩過著「沒日沒夜」、為錢打拚的生活;只是醫療這行業影響全民福祉,波及面較廣。
47年前自台大醫學院畢業、長期關注健保發展的前立委沈富雄指出,過去醫生比現在還忙,值班比現在多,但「明知此中苦,樂向苦中行」的原因是:臉上有光彩、頭上有光環、走路有風、父母以你為榮、酬勞成比例。如今醫生被對自己與未來都沒有特別的期許,也不再有強烈使命感。每個人都像「工蜂」一樣,每天「嗡嗡嗡去做工,來匆匆、去匆匆!」
台北榮總內科住院醫師王植諄指出,內科住院醫師的薪水只有6~9萬元,但每個月得值8~10次班,每週工時長達90~110小時,幾乎是要以醫院為家。
從新竹馬偕兒科「出走」一般診所執業的林秉鴻說,學醫時根本不知道醫療現場這麼糟糕。林秉鴻是《SARS隔離日記》的作者,2003年SARS爆發時在和平醫院的隔離經驗,幾乎澆熄了他初生之犢的行醫熱情。「在醫院因擔心醫療糾紛沒有辦法放心地工作,到了診所舉凡插管、開刀、脊椎穿刺、抽骨髓……等所學技術又無處施展。」
陳子怡,今年31歲,在兒科擔任2年住院醫師,就放棄拿專科醫師執照,出走家醫與復健科聯合診所。
「醫院工作太累,時間都被占滿,與我理想中的生活差太多了!」陳子怡說,醫院的住院醫師3天要值班一次,收新病人得處理;產婦生產,也要隨時待命,處理可能發生的突發狀況;隔天早上又要跟著主治醫師查房,一直工作到傍晚5點半才能下班。「連續36小時,不能好好睡覺,不能好好吃飯,」陳子怡說,轉任診所後,看診時間很彈性,收入也和在大醫院打拚差不多。
除了大環境的惡化,健保給付制度也造成醫師過勞卻所得偏低,而究其原因,即在於健保要兼顧保險與福利的兩難;及公衛與醫療觀點的迥異。
迷思1:保大病還是保小病?
前衛生署長、現任亞洲大學健康產業管理學系講座教授楊志良,是健保規劃起草人之一,他指出,健保有三大目標:促進健康、避免因病而貧、維護生命尊嚴。然三者之間不但互相矛盾,也充滿迷思。
前立委沈富雄當年力推、如今喟嘆「回不去」的「保大不保小」,在楊志良眼中是完全行不通的方案。
「大病小病怎麼分?如果保大不保小,大家是不是會想盡辦法把小病變成大病?」
楊志良說,健保如果只是為了財務風險的保障,那就保大病不保小病;但如果是為了追求健康,應該從平衡飲食等預防保健著手,更不應該保大病,因為保大病效果最差,像治療癌症的標靶藥物效果不大,卻要花很多錢。「我們將近三分之一、1,500億元支出是在病人死亡前三、五個月用掉的。如果你知道病人終究會死,為什麼要救?但如果你不救,又怎知道救不活?」
對此,沈富雄則持相反的看法。他指出,「小病不保,對窮人不利;小病不治,會變成大病」是公衛學者的迷思。
在他看來,10個病人有7個不用看醫生、自行買藥吃都會好;有2個半非看不可,而且要看好醫生、在好醫院治療;剩下半個是怎麼治都不可能好。「講白了,大部分醫療提供者都在賺那7個人的錢,而其實醫界要力拚的是努力救治那2個半人的命,但公衛在意的卻是那7個可看可不看的人。」
迷思2:要公平還是卓越?
沈富雄指出,17年前全民健保制度的設計由公衛學者主導,講求公平正義、普及便宜。這17年來目標已經達到,但反觀天平的另外一端──醫療的追求卓越卻被犧牲掉了。
現在所有醫院都重門診輕住院,因為門診賺錢、住院賠錢。醫院重視門診利潤的結果,會導致醫療品質惡化、醫療水準倒退。「難治的病、與上帝拔河的病才需要住院,靠門診衝量只會把醫界累死,」他說。
然而,站在全民福祉的角度考量,楊志良認為,公平普及比追求卓越更重要。例如南非是全世界第一個心臟移植成功的國家,但南非孕產婦的死亡率是台灣的一、二百倍,嬰兒死亡率是台灣的40倍,就政府角色來說,照顧民眾健康應優先於追求醫術卓越。
迷思3:醫療浪費是必要之惡?
中研院院士陳定信在「醫療保健政策建議書」中指出:「健保是第三人付費制度,因此醫病雙方都有可能不珍惜有限的醫療資源,而產生所謂的道德危機。」
從門診量來看,台灣每人每年平均就醫14次,略低於日本,但卻是歐美國家平均6次的兩倍以上。顯示民眾的就醫習慣有很大的改善空間。
「我們沒有辦法不浪費,」楊志良表示,浪費是達到全民健保目的之一的必要之惡。
世界衛生組織在2010年度報告中指出,全球醫療支出中有40%是用在造假、防衛性醫療及浪費上。美國一年的醫療浪費金額高達6,000~8,000億美金,台灣一年的醫療支出不過160億美金,浪費空間不大。
對此,有人建議調高部分負擔以減少浪費。
「沒有辦法訂出一個部分負擔,可以阻卻不當的利用,卻又不會妨礙正當使用。」楊志良說,50元,對每人的經濟效用不同,有人覺得多,有人覺得少,而健保目的是為了全民的健康照顧,所以部分負擔一定要低,當然一定會產生浪費,但大家必須接受這個事實。
迷思4:問題根源在醫院管理?
除了制度設計的不同思維外,醫院的資源分配也有差異。台灣與美國不同,美國醫保是付錢給醫師,台灣健保則是付錢給醫院。因此,醫院中飽私囊、苛扣醫護人員的質疑不斷。
「健保給付得再多,醫院不付醫師高薪,我們能奈他何?」楊志良說,如果醫院一味地將盈餘用來擴充設備與擴張勢力,猶如一場看不見洞底的軍備競賽。除了砸大錢購買葉克膜、達文西機器手臂、核磁共振等設備外,大醫院也不斷購併中小型醫院,其用意一來可分散業務;二來,現在各醫院等於是一個小總額,增加名額,可以拿到更多健保給付。
對醫療生態瞭若指掌的沈富雄認為,雖然重賞之下必有勇夫,但現在醫院寧可關床,也請不起醫護人員,因為實在無力承擔。
「以前長庚第一年的住院醫師薪水約20萬元,現在只有12萬元。醫生不夠,主治醫師也得下去值班。」
沈富雄表示,健保實施的前8年醫院的確很賺錢,因為原來只有公、勞保,全民健保後,量忽然間增加,大家拚命投資、蓋醫院。當時長庚每年賺16%(包括轉投資的業外收入);營運不佳的醫院都有8%的盈餘。但後8年很吃緊,長庚只有8%獲利,營運不好的小醫院紛紛不支倒地。「大家都以為醫院中飽私囊,其實真的很難經營。」
健保體質就像生病的病人,人人都說要醫治,但該從供給面或消費面下刀,卻是見仁見智。
沈富雄認為,由於健保採論件計酬,醫院看得越多拿越多,造成浪費。但從總體來看,這些並不算浪費,只是因為健保預算成長太差,醫院只好衝「量」來補不足。
至於病患方面,沈富雄苦思出一套約束被保險人「一卡在手暢行無阻」的辦法。
在健保給付之前,先依家戶所得的2%制訂「家戶醫療自付額」,未超過者無須繳納保費,超過之後才進入健保體系。「與其每個月繳固定的保費,倒不如讓大家自由消費,在能省則省的心態下,產生自我約束的行為。」
楊志良則認為,改革浪費一定要從醫院開始,而不是對病人開刀。
在擔任衛生署長任內,楊志良從供給方已開始進行一項靜悄悄的「革命」,一改「看病越多、用藥越多,開刀越多,醫院賺的錢越多,而民眾不必然更健康」的現狀,轉為民眾越健康,醫院獲利越多。換句話說,從「買醫療」變成「買健康」。
健保局以忠誠度高的病患來估算,如果醫院可以讓這群病患更健康、少看病,差額就給醫院。如此一來,醫院自會使出渾身解數,把病人高血壓、糖尿病、白內障等問題一併解決,不需要重複掛號,並做好病人追蹤。
目前已有7家醫院、診所主動申請參與實驗,像台大金山分院就在推動DNR(不施行心肺復甦術),一方面可以節省無效醫療的浪費,一方面又能維護生命的尊嚴。
此一「論人計酬」計畫今年才開始,至少實驗3年才能驗收成效。
公衛與醫療各有其立場,全民健保該保障全民受惠或追求醫療進步的不同思維,的確矛盾又充滿迷思,但醫療危機已浮現,改革迫在眉睫。西方俗諺說:「倒洗澡水時,不要連嬰兒也倒掉了!」改革也必須一本初衷,切勿因小失大。
各界診斷台灣醫療,集思廣益、對症下藥後,期盼台灣的醫療生態得以恢復生氣;台灣的健保傳奇得以繼續傳唱。

既是保險,又是福利;講求公平正義,也不能放棄追求卓越,全民健保實施以來,一直是民眾滿意度最高的公共政策之一。
拜網路發達、臉書興盛之賜,一群忙得天昏地暗的醫師、護理師、醫學生,及其他醫療從業人員,得以有管道抒發「時不我予」的感觸,進而串連、成立組織,以爭取醫療人員的勞動權益、推動病人就醫安全、提升台灣醫療品質為宗旨,出聲倡議。
醫勞盟,全名「台灣醫療勞動正義與病人安全促進聯盟」,召集人、新光醫院急診科醫師張志華表示,聯盟將在年底正式成立,除三十多位核心幹部外,從今年3月26日公開網站及臉書至今,已有二萬多名按「讚」的粉絲。
醫勞盟有5大訴求:
1. 改善醫療勞動條件,如合理工時、合理報酬、合理僱用、職災保障等勞動基本條件。
2. 確保合理健保給付。
3. 醫療刑責明確化。
4. 減少醫療訴訟氾濫。
5. 終止醫療人員遭受暴力事件。
醫勞盟將扮演「烏鴉」角色,提醒相關部會與普羅大眾,醫療制度改革的重要性。
「醫療的崩壞,民眾可能還無感,但身在其中、第一線醫療人員早已心知肚名,」張志華說,醫生不會永遠只是醫生,自己或家屬都有當病人的一天,豈能眼睜睜地看著環境持續惡化而不出手挽救!
醫勞盟發起人之一的陳子怡醫師也憂慮地說:「受害最深的是病人,因為醫生人力越來越少,惡性循環下,重症醫療會先崩盤!」
小兒科醫師李秉鴻認為:「醫療是團隊工作,無法單靠鼓吹醫德來維持,要有好的制度,才能留住人才!」
婦產科醫師鄭吟豪感嘆:「如果一個醫生執業必須要靠運氣來支撐,我想是沒有幾個人能接受的!」
醫勞盟成員有些還在醫院駐守;有些已出走診所,但仍然努力向社會發聲,試圖挽救,因為醫護乃醫療之本,關注病人之外,也應將部分心力放在爭取醫護人員的權益上。

一卡在手,保大也保小。要保有「俗擱大碗」的健保制度,也要從改變民眾就醫習慣著手。

台大醫院牆面上楊英風的雕塑作品《痌瘝在抱》,是醫病關係的最高境界,也是醫療糾紛的解方。

_DSC2938@List.jpg?w=522&h=410&mode=crop&format=webp&quality=80)





